Prof. Salvatore Voce
Dott. Giulio Reale
La medicina di genere (MdG) è definita dall’Organizzazione Mondiale della Sanità (OMS) come lo studio delle influenze derivanti dalle differenze biologiche (legate al sesso) e da quelle socio-economiche e culturali (connesse al genere) sullo stato di salute e sulle malattie delle persone. Numerosi dati epidemiologici, clinici e sperimentali confermano l’esistenza di significative disparità nell’insorgenza, nella progressione e nelle manifestazioni cliniche di diverse patologie comuni a uomini e donne. Tali differenze emergono anche nella risposta ai trattamenti terapeutici, nei potenziali effetti avversi, negli stili di vita e nella relazione con i nutrienti. Inoltre, l’accesso alle cure sanitarie evidenzia importanti disuguaglianze legate al genere. Nei Paesi occidentali, pur vivendo mediamente più a lungo degli uomini, le donne condividono con essi un’aspettativa di vita sana sostanzialmente equivalente. Adottare un approccio di genere nella pratica clinica permette di migliorare l’appropriatezza e la personalizzazione delle cure, generando così benefici non solo per i pazienti ma anche per il Servizio Sanitario Nazionale, che ottiene risparmi attraverso un uso più efficiente delle risorse. La MdG non è una specializzazione medica a sé stante, ma piuttosto un ambito interdisciplinare che deve permeare ogni area della medicina. Lo scopo è studiare l’impatto del sesso e del genere sulla fisiologia, la fisiopatologia e la patologia umana, investigando come le malattie si sviluppano, quali sintomi le caratterizzano, e in che modo prevenirle, diagnosticarle e curarle in maniera efficace per entrambi i sessi.

In Italia, il 13 giugno 2019, è stato formalmente approvato dal Ministro della Salute il Piano per l’applicazione e la diffusione della medicina di genere su scala nazionale, realizzato tramite il decreto attuativo della Legge 3/2018. Questo piano è finalizzato a promuovere la diffusione della MdG attraverso attività di sensibilizzazione, formazione e indicazioni operative per la ricerca, la prevenzione, la diagnosi e il trattamento, tenendo conto delle differenze legate al genere. L’obiettivo è garantire prestazioni sanitarie di qualità e appropriatezza, uniformemente erogate sul territorio nazionale. Il Piano si sviluppa secondo alcuni principi chiave: – Approccio interdisciplinare che coinvolga diverse aree mediche e scientifiche insieme alle scienze umane, integrando le differenze legate al genere per garantire ricerca, diagnosi e trattamenti più appropriati. – Promozione e supporto alla ricerca biomedica, farmacologica e psicosociale orientata alle differenze di genere. – Sostegno all’insegnamento della medicina di genere, offrendo formazione adeguata per il personale medico e sanitario. – Sensibilizzazione pubblica sulla salute e sulla gestione delle malattie secondo una prospettiva di genere. Per comprendere meglio il concetto di medicina di genere, è utile fare degli esempi pratici. La prevenzione del tumore alla prostata non può essere considerata parte della medicina di genere poiché si tratta di una patologia esclusivamente collegata a uno dei due sessi. Al contrario, l’infarto del miocardio rappresenta un esempio calzante: è una condizione che si manifesta sia negli uomini sia nelle donne ma con sintomi spesso diversi. Per esempio, l’irradiazione del dolore al braccio sinistro è molto più frequente nell’uomo rispetto alla donna. Anche la prevalenza dei casi varia tra i due sessi, dimostrando l’importanza dell’approccio di genere in medicina.
UROLOGIA DI GENERE ED ONCOLOGIA
Tumore uroteliale vescicale
Negli Stati Uniti, il carcinoma della vescica rappresenta l’ottava causa di mortalità e risulta da tre a quattro volte più frequente negli uomini rispetto alle donne. Secondo i dati del 2018 forniti dal database GLOBOCAN, questa disparità si osserva su scala globale, con un’incidenza significativamente maggiore negli uomini, i quali presentano inoltre tassi di mortalità più elevati. In media, la mortalità maschile supera quella femminile del 17% in riferimento al medesimo tipo di tumore. Queste tendenze, persistenti da decenni, permangono nonostante il calo nei tassi assoluti di mortalità. La ricerca scientifica ha cercato di identificare le cause sottostanti tale disparità, indagando il ruolo della risposta immunitaria, del profilo ormonale, dei percorsi molecolari coinvolti nel cancro e di altri fattori genetici. Sono state anche avanzate ipotesi su cause più ampie, quali l’esposizione ambientale ai fattori di rischio, la consapevolezza dei sintomi e i comportamenti relativi alla richiesta di assistenza medica. Nonostante la maggiore prevalenza del carcinoma della vescica negli uomini, numerosi studi indicano che le donne tendano a manifestare la malattia in uno stadio più avanzato e abbiano esiti clinici peggiori. Le differenze nelle esposizioni ai fattori di rischio, tra cui in primis il fumo, sono state considerate una possibile spiegazione per il divario di genere. Ad esempio, Antoni et al., utilizzando i dati dell’Organizzazione Mondiale della Sanità e dell’Agenzia Internazionale per la Ricerca sul Cancro, hanno mostrato che l’incidenza e la mortalità del carcinoma della vescica riflettono i modelli regionali di consumo di tabacco registrati 20-30 anni prima. Ciononostante, analisi condotte nell’ambito del Prostate, Lung, Colorectal and Ovarian Cancer Screening Trial (PLCO) e del National Lung Cancer Screening Trial (NLST) evidenziano che, anche a parità di esposizione al tabacco tra fumatori, il rischio di insorgenza del carcinoma è rimasto maggiore negli uomini rispetto alle donne. Tra i fattori di rischio addizionali figurano le esposizioni professionali a composti chimici come le ammine aromatiche e gli idrocarburi policiclici aromatici. Una meta-analisi ha rivelato come lavoratori impiegati nel settore della produzione di tabacco, coloranti e gomma mostrino una probabilità più elevata di sviluppare il carcinoma vescicale. Inoltre, categorie professionali come elettricisti e produttori di vetro risultano particolarmente vulnerabili a tassi aumentati di mortalità per tale patologia. Tuttavia, questi studi non hanno esplorato in modo esaustivo l’influenza delle dinamiche di genere nelle esposizioni professionali. Il ruolo degli ormoni sessuali nello sviluppo e nella progressione del carcinoma della vescica è stato anch’esso oggetto di indagini. Una meta-analisi condotta su 2.049 pazienti da 13 studi retrospettivi ha evidenziato che l’espressione del recettore degli androgeni (AR) risultava significativamente ridotta nei tumori femminili rispetto a quelli maschili (OR: 0,658; IC 95%: 0,454-0,954), così come nei tumori ad alto grado rispetto a quelli a basso grado (OR: 0,575; IC 95%: 0,421-0,785). Per quanto riguarda il recettore alfa degli estrogeni (ERα), si è riscontrata una downregolazione significativa nel tessuto tumorale rispetto al tessuto normale (OR: 0,412; IC 95%: 0,265-0,642), mentre non è emersa alcuna variazione espressiva significativa per il recettore beta degli estrogeni (ERß) tra tessuto tumorale e non tumorale. Tuttavia, ERß è risultato sovraregolato nei tumori ad alto grado rispetto a quelli a basso grado (OR: 2,169; IC 95%: 1,583-2,971) e nei tumori muscolo-invasivi rispetto a quelli non muscolo-invasivi (OR: 3,105; IC 95%: 2,08-4,36). Nei pazienti con carcinoma della vescica non muscolo-invasivo (NMIBC), ERß è stato correlato a una peggiore sopravvivenza libera da progressione.
Le differenze nell’espressione genetica tra uomini e donne e l’influenza degli androgeni nello sviluppo del cancro alla vescica sono state evidenziate anche dal progetto Cancer Genome Atlas (TCGA). Analizzando 412 pazienti con carcinoma della vescica muscolo-invasivo (MIBC), sono stati individuati 58 geni significativamente mutati. Il clustering basato sull’espressione dell’mRNA ha permesso di distinguere cinque sottotipi molecolari, dei quali i due più comuni erano il tipo lumino-papillare e il basale-squamoso, rilevati ciascuno nel 35% dei pazienti. Il sottotipo basale-squamoso risultava più frequente nelle donne (33% contro 21%; p=0,024) ed era associato a una sopravvivenza peggiore. In modo simile, Tan et al. hanno analizzato i profili di espressione genetica di 2411 campioni di carcinoma della vescica, identificando sei sottotipi molecolari. Uno di questi, il “carcinoma a cellule squamose” (SCC), era più comune nelle donne (26% contro 14%), mostrava una maggiore propensione a metastatizzare ed era associato alla peggiore sopravvivenza globale (OS). Gli stessi autori hanno inoltre osservato un potenziamento della segnalazione del recettore degli androgeni nel sottotipo SCC. Il progetto TCGA ha rivelato che il 26% dei campioni analizzati presentava mutazioni nella demetilasi KDM6A (specifica per la lisina 6A), rendendola uno dei geni mutati più frequentemente. KDM6A, noto anche come UTX, agisce come soppressore tumorale e si trova sul cromosoma Xp11.3. I geni oncosoppressori legati al cromosoma X che sfuggono all’inattivazione dello stesso potrebbero spiegare alcune delle differenze di genere nella predisposizione al cancro: le donne possono essere parzialmente protette dalla perdita funzionale dovuta a una singola mutazione, grazie alla presenza di due copie del cromosoma X. Utilizzando un modello murino, Keneko et al. hanno dimostrato che sia i geni associati al cromosoma X sia gli ormoni sessuali contribuiscono al rischio di sviluppare il cancro alla vescica. Per il loro studio, hanno utilizzato topi “a quattro genotipi core” (FCG), in cui il gene SRY, determinante del sesso, è stato trasferito su un autosoma, ottenendo maschi XX e XY con testicoli e femmine XX e XY con ovaie. I risultati hanno mostrato che i topi con genotipo XY avevano un rischio significativamente maggiore di sviluppare e morire a causa del cancro alla vescica indotto da BBN (N-butil-N-(4-idrossibutil)-nitrosammina) rispetto ai topi XX (HR: 2,55; IC al 95%: 1,44–4,28). Inoltre, i topi dotati di testicoli erano più suscettibili al carcinoma (HR: 4,714; IC 95%: 2,77–8,28). La combinazione del cromosoma Y con gonadi maschili (maschi XY rispetto a femmine XX) aumentava il rischio complessivo (HR: 12,4; IC 95%: 5,54–31,63). Essi hanno anche osservato un’espressione significativamente più elevata di KDM6A nell’urotelio dei topi XX rispetto agli XY, suggerendo che KDM6A potrebbe sfuggire all’inattivazione del cromosoma X. Per determinare l’effetto di KDM6A sugli esiti del tumore, è stato condotto un confronto tra topi wild-type e knock-out per KDM6A dopo 40 settimane di trattamento con BBN. Nei topi femmine knock-out, l’85,7% è morto e il 100% ha sviluppato malattia macroscopica, mentre nei topi wild-type le percentuali erano rispettivamente del 30,4% per la mortalità e del 50% per la malattia macroscopica. Nei maschi mutanti non sono state osservate variazioni significative nella sopravvivenza o nel carico tumorale, probabilmente grazie agli effetti compensatori del paralogo di KDM6A presente sul cromosoma Y.
Sebbene parte della disparità di genere osservata nel carcinoma della vescica possa derivare da differenze biologiche intrinseche, evidenze empiriche sottolineano l’importanza delle disuguaglianze nell’iter diagnostico e nei tempi di diagnosi. Studi condotti su popolazioni ampie hanno evidenziato che le donne sono meno frequentemente sottoposte a un’indagine tempestiva e approfondita in caso di ematuria, con una maggiore probabilità che questo sintomo venga erroneamente attribuito a un’infezione del tratto urinario (UTI). Di conseguenza, esse vengono più spesso trattate con antibiotici senza ulteriori verifiche diagnostiche. La letteratura segnala che, rispetto agli uomini, le donne hanno meno probabilità di essere inviate a uno specialista in urologia, incontrano ritardi maggiori per una consulenza urologica e sono meno frequentemente sottoposte a imaging diagnostico o cistoscopia. Sebbene il ritardo mediano nella diagnosi vari da 3 a 33 giorni, le donne sperimentano con maggiore frequenza ritardi clinicamente significativi di 3, 6 e 8 mesi. Considerando la rapida progressione del carcinoma della vescica, questi ritardi spiegano in parte perché, secondo diverse analisi, le donne vengano generalmente diagnosticate in uno stadio avanzato della malattia rispetto agli uomini, con conseguenti risultati clinici peggiori. Una volta ottenuta la diagnosi, non sembrano emergere differenze rilevanti nei tempi di accesso al trattamento tra i due generi. Ad esempio, un’analisi del registro svedese sui tumori della vescica urinaria condotta da Radkiewicz et al. ha rivelato che le donne avevano maggiori probabilità di sottoporsi a resezione transuretrale del tumore (TURB) entro 3 settimane dal consulto urologico (OR aggiustato: 1,27; IC al 95%: 1,20-1,36). Tuttavia, tra le pazienti con tumore della vescica non muscolo-invasivo (NMIBC), la probabilità di ricevere TURB seguita da chemioterapia intravescicale risultava leggermente inferiore rispetto agli uomini (41,7% contro 37,6%; OR aggiustato: 0,87; IC al 95%: 0,76-0,99). Nei casi di tumore muscolo-invasivo (MIBC), le donne mostravano probabilità comparabili agli uomini di sottoporsi a cistectomia radicale, con minori ritardi tra diagnosi e intervento chirurgico (OR: 0,89; IC al 95%: 0,84-0,93; p<0,001). Analisi meta-analitiche hanno investigato le differenze di esiti clinici tra uomini e donne affetti da NMIBC. Martin-Doyle et al. hanno osservato che, tra i pazienti con carcinoma della vescica di alto grado (HG) in stadio T1, le donne presentavano un rischio di progressione aumentato del 30% (p=0,01), mentre non emergevano differenze significative nel rischio di recidiva o nella sopravvivenza specifica per il cancro (CSS). Analogamente, la meta-analisi condotta da Uhlig et al. ha riportato un incremento del rischio di progressione nelle donne con NMIBC (HR: 1,1; IC al 95%: 1,01-1,23; p=0,03). Tuttavia, in sottogruppi in cui venivano esclusi i pazienti con carcinoma in situ (CIS) o inclusi quelli con malattia in stadio Ta, tale rischio non risultava significativamente maggiore. È interessante notare che tra i pazienti trattati con immunoterapia intravescicale a base di BCG per almeno 12 settimane, le donne mostravano un aumento del rischio di progressione pari al 68% (HR: 1,68; IC al 95%: 1,32-2,15; p<0,001), mentre in assenza di trattamento con BCG non si osservavano differenze significative. Questi risultati indicano che le donne con NMIBC possono presentare un rischio più elevato di progressione tumorale e suggeriscono una potenziale minore efficacia del trattamento con BCG nel genere femminile.
Gli studi che analizzano la sopravvivenza libera da malattia (DFS), la sopravvivenza specifica per cancro (CSS) e la sopravvivenza globale (OS) in seguito a cistectomia radicale presentano risultati eterogenei relativamente alle differenze di genere. Radkiewicz et al. hanno riportato che le donne affette da carcinoma uroteriale muscolo-invasivo (MIBC) manifestavano un peggioramento della OS nei primi due anni dalla diagnosi, mentre successivamente non emergevano significative differenze tra i generi. Uhlig et al., invece, hanno evidenziato come le donne mostrassero esiti peggiori rispetto agli uomini in termini di DFS (hazard ratio, HR: 1,16; intervallo di confidenza al 95%, IC 95%: 1,06-1,27), CSS (HR: 1,23; IC 95%: 1,15-1,31) e OS (HR: 1,08; IC 95%: 1,03-1,12) dopo cistectomia radicale. È importante sottolineare che i soggetti inclusi in questa meta-analisi presentavano malattia classificata come pT1-T4 e che la maggior parte degli studi non forniva dettagli sulla distribuzione dello stadio in base al genere; pertanto, non è stato possibile effettuare analisi specifiche sui sottogruppi stratificati per stadio. Quando si esaminano le differenze di esito tra uomini e donne affetti da MIBC, occorre attribuire particolare attenzione ai pazienti con malattia pT4, dato che la definizione dello stadio pT4 varia in base all’anatomia correlata al genere. Nelle donne, il carcinoma pT4 coinvolge strutture come l’utero o la vagina, mentre negli uomini invade la prostata o le vescicole seminali. Alcuni studi hanno rilevato che gli esiti della malattia pT4 tendono a essere significativamente peggiori nelle donne rispetto agli uomini. Rosa et al. hanno osservato che le donne diagnosticate con carcinoma vescicale in stadio IV avevano una probabilità notevolmente inferiore di ricevere trattamenti chemioterapici rispetto agli uomini (45% contro 52%, con un rischio relativo, RR: 0,91; IC 95%: 0,88-0,94). Inoltre, anche dopo aver controllato per l’effettiva somministrazione della chemioterapia, le donne mostravano una OS peggiore rispetto ai loro omologhi maschi (HR: 1,11; IC 95%: 1,08-1,15). È rilevante notare che questa indagine non faceva distinzione tra chemioterapia neoadiuvante (NAC) e adiuvante. Una meta-analisi ha evidenziato che, tra i pazienti sottoposti a NAC, non vi erano differenze significative in termini di DFS e OS tra uomini e donne. Tuttavia, la NAC sembra ridurre la disparità iniziale nella DFS tra i generi (HR con NAC: 1,06 rispetto a HR senza NAC: 1,25; p=0,04). D’altra parte, nei regimi di chemioterapia adiuvante, gli uomini hanno registrato tassi significativamente superiori di DFS, CSS e OS rispetto alle donne (HR: 1,17, 1,20 e 1,07 rispettivamente; p<0,01 per tutti i confronti).
Tumore a cellule renali RCC
L’incidenza del carcinoma a cellule renali (RCC) è 1,5-2 volte superiore negli uomini rispetto alle donne, una differenza che persiste indipendentemente dall’etnia e dai gruppi di età. Gli uomini tendono ad avere tumori più grandi, di grado più elevato e in stadi avanzati della malattia. Anche l’istologia tumorale varia in base al genere: mentre le donne mostrano una maggiore probabilità di sviluppare carcinoma renale cromofobo, gli uomini sono più predisposti al carcinoma renale papillare. Inoltre, in uno studio recente è emerso che, a parità di dimensione del tumore, gli uomini presentano una probabilità di istologia aggressiva equivalente a tumori doppiamente grandi nelle donne. Dy et al. hanno analizzato come i decessi attribuibili ai fattori di rischio per RCC variino tra i sessi. Nel 2013, attraverso metodi statistici consolidati, hanno determinato che il 22,4% dei decessi maschili associati al RCC era imputabile al consumo di tabacco, a fronte dell’8,9% di decessi femminili dovuti allo stesso fattore nei Paesi sviluppati. Per le donne, l’obesità si è rivelata un contributo maggiore rispetto al tabacco nei decessi correlati a RCC: il 29,2% contro il 20,8% dei casi maschili. Sebbene l’obesità rappresenti un fattore di rischio per lo sviluppo del RCC, sorprendentemente essa è anche correlata a una migliore sopravvivenza post-trattamento, un fenomeno noto come “paradosso dell’obesità”. Sanchez et al. hanno esaminato i profili di espressione genica nei tumori e nei tessuti adiposi peritumorali di pazienti con obesità rispetto a pazienti di peso normale. Nonostante non siano emerse differenze significative nell’infiltrazione immunitaria tumorale, i pazienti obesi mostravano una maggiore infiltrazione immunitaria nei tessuti adiposi peritumorali. Gli autori ipotizzano che questo tessuto adiposo possa fungere da riserva di cellule che, durante la terapia sistemica, contribuiscono alla distruzione del tumore. Inoltre, è stato osservato che i tumori nei pazienti obesi presentavano un’espressione più alta dei pathway legati all’angiogenesi. Pazienti con livelli elevati di angiogenesi rispondono meglio a trattamenti con sunitinib, probabilmente grazie all’aumento del flusso sanguigno al tumore e alla maggiore somministrazione del farmaco chemioterapico. Tuttavia, analisi epidemiologiche su larga scala hanno evidenziato che il paradosso dell’obesità potrebbe applicarsi solo agli uomini, ma non alle donne. Questa complessa relazione tra il paradosso dell’obesità e gli esiti di genere rappresenta un’area promettente per ricerche future. Un altro fattore di disparità di genere nel RCC potrebbe essere rappresentato dagli ormoni sessuali. Tuttavia, gli studi sull’associazione tra espressione del recettore degli androgeni (AR) e parametri come stadio, grado e sopravvivenza hanno prodotto risultati discordanti. Alcune analisi suggeriscono che l’espressione di AR si correla con uno stadio e grado tumorale inferiori e una miglior sopravvivenza globale (OS), mentre altre indicano una peggiore OS associata ad AR. Una meta-analisi ha mostrato che l’espressione di AR era più comune negli uomini con RCC (OR: 1,69; IC 95%: 1,3-2,2; p < 0,001), e questa era legata a gradi tumorali inferiori (OR: 2,06; IC 95%: 1,49-2,85; p < 0,0001) e stadi tumorali meno avanzati (OR: 2,81; IC 95%: 1,3-6,2; p = 0,009). Non è emersa però alcuna associazione significativa tra AR e sopravvivenza cancro-specifica (CSS). Per quanto riguarda l’espressione del recettore degli estrogeni β (ERβ), gli studi hanno fornito risultati contrastanti. La maggior parte delle ricerche ha rilevato che una maggiore espressione di ERβ è associata alla progressione della malattia e a una sopravvivenza peggiore. Song et al. hanno analizzato i livelli di mRNA di ERβ in 537 pazienti affetti da carcinoma a cellule renali a cellule chiare (ccRCC) utilizzando i dati del database TCGA. Il confronto tra i pazienti con livelli di mRNA nel 50% più alto e quelli nel 50% più basso ha evidenziato che un’elevata espressione di mRNA di ERβ era associata a una sopravvivenza globale (OS) significativamente più breve (40 mesi rispetto a 60 mesi a 5 anni; p < 0,001). Inoltre, il trattamento delle linee cellulari di RCC con 17β-estradiolo ha mostrato un incremento significativo della proliferazione, migrazione e invasione cellulare nelle linee con ERβ positivo, ma non in quelle con bassa espressione di ERβ o in linee cellulari knockout per ERβ. Altri studi hanno esplorato il ruolo dei geni oncosoppressori legati al cromosoma X nella maggiore incidenza del RCC negli uomini rispetto alle donne. Ricketts et al. hanno riscontrato una frequenza significativamente più alta di mutazioni del gene KDM5C (demetilasi delle lisine 5c, localizzato in Xp11.22) nei tumori ccRCC degli uomini rispetto alle donne (9,4% contro 1,4%; p < 0,0001). Al contrario, il gene BAP1 (proteina associata a BRCA1) presentava una frequenza di mutazioni più elevata nelle donne rispetto agli uomini (13,6% vs. 6,3%; p = 0,0042), con un’associazione tra mutazioni di BAP1 e una peggiore sopravvivenza globale nelle pazienti donne (p = 0,0021), ma non negli uomini. Tuttavia, tali risultati necessitano ulteriori conferme. Rispetto al carcinoma della vescica, esiste una minore quantità di dati pubblicati sul confronto dei tempi diagnostici e terapeutici tra uomini e donne con RCC. Un’indagine ha osservato che l’intervallo diagnostico, basato sulla presenza di sintomi nell’anno precedente, non differiva significativamente tra i sessi. Allo stesso modo, il tempo di attesa chirurgica per masse renali superiori ai quattro centimetri non sembrava correlato al sesso del paziente. In merito alle procedure chirurgiche, studi hanno analizzato le differenze nei tassi di nefrectomia radicale (RN) e parziale (PN) tra uomini e donne. Alcuni lavori hanno indicato che le donne avevano minori probabilità di essere sottoposte a PN rispetto agli uomini. Tuttavia, una recente analisi del National Cancer Database (NCDB) non ha rilevato differenze nell’uso della PN per masse classificate come cT1a. Per le masse T1b, invece, gli uomini risultavano avere maggiori probabilità di ricevere una PN rispetto alle donne (OR: 1,22; IC 95%: 1,14–1,3). Infine, le differenze nei risultati post-trattamento per RCC sembrano dipendere anche dal sesso. Analizzando il set di dati dell’International Marker Consortium for Renal Cancer (INMARC), uno studio ha rilevato che nei pazienti con RCC clinicamente localizzato sottoposti a RN o PN, la sopravvivenza libera da malattia (DFS) era significativamente più elevata nelle donne rispetto agli uomini (92% contro 86%; p = 0,002). Questo vantaggio femminile nella sopravvivenza è rimasto anche dopo la correzione delle differenze nelle caratteristiche basali tramite la ponderazione della probabilità inversa del trattamento. Nell’analisi multivariata, il genere femminile si è dimostrato un fattore indipendente associato a una migliore sopravvivenza (HR: 0,6; p = 0,005), insieme allo stadio T e al grado di Fuhrman. Altri lavori hanno suggerito risultati simili, evidenziando tassi inferiori di recidiva e migliori CSS e OS nelle donne rispetto agli uomini. Confrontando i risultati considerando sesso ed età, è emerso come il miglioramento della CSS nelle donne sia più marcato nelle pazienti giovani in premenopausa. Questi dati rafforzano l’ipotesi che l’asse ormonale giochi un ruolo importante nelle disparità di genere osservate nei pazienti con RCC. Sono evidenti le disparità di genere nel carcinoma della vescica e nel carcinoma a cellule renali (RCC). L’incidenza di entrambe le patologie risulta più elevata negli uomini rispetto alle donne, in parte a causa dei tassi storicamente più alti di fumo tra i primi. Tuttavia, mentre il genere femminile è associato a prognosi peggiori nei pazienti con carcinoma della vescica, sembra essere correlato a esiti più favorevoli nei pazienti affetti da RCC. In entrambi i tipi di tumore, vari fattori come differenze genetiche, meccanismi ormonali, iter clinico e opzioni terapeutiche possono influenzare le disparità di genere sia nella manifestazione che negli esiti della malattia. Le divergenze legate ai pathways ormonali e alla genetica possono offrire spunti per comprendere meglio le variazioni nella patogenesi e nella risposta ai trattamenti. Identificare e approfondire queste differenze rappresenta un passo cruciale verso una gestione clinica sempre più personalizzata. Risulta essenziale continuare a investire nella ricerca sulle disparità di genere per migliorare l’assistenza e gli esiti clinici sia nelle donne che negli uomini colpiti da carcinoma della vescica e RCC.
Urologia di Genere e Urolitiasi
Sebbene storicamente considerata una patologia prevalentemente maschile, un’analisi dettagliata dei dati disponibili sulla nefrolitiasi mette in luce notevoli differenze epidemiologiche tra uomini e donne. Questi dati fanno ipotizzare una patofisiologia legata al sesso come elemento centrale nello sviluppo della malattia. Comprendere tali differenze sarà fondamentale per approfondire le molteplici cause dei calcoli renali e favorire lo sviluppo di studi comparativi di efficacia opportunamente strutturati.
**DIFFERENZE DI SESSO E GENERE NELL’EPIDEMIOLOGIA DEI CALCOLI RENALI**
Un aggiornamento del National Health and Nutrition Examination Survey (NHANES) del 2012 ha stimato che la nefrolitiasi colpisce 1 americano su 11, con una prevalenza maggiore negli uomini. Tuttavia, l’epidemiologia dei calcoli urinari è caratterizzata da una complessità significativa. Nei soggetti di età compresa tra i 20 e i 49 anni, non emergono differenze di incidenza tra sessi. Negli ultimi 15 anni, però, l’incidenza della nefrolitiasi tra le donne è aumentata a tutte le età, mentre quella maschile è rimasta stabile. In particolare, si registra nelle adolescenti l’incremento più rapido nella formazione di calcoli renali rispetto ad altri gruppi di età. Nei bambini più piccoli, la nefrolitiasi è invece più frequente nei maschi durante la prima decade di vita, con un’inversione del rapporto tra generi nella seconda decade. Ulteriori evidenze indicano che il rapporto maschi-femmine tende a ridursi nuovamente nelle età avanzate. Complessivamente, questi dati suggeriscono che il legame tra sesso, età ed esordio della nefrolitiasi varia significativamente lungo tutto l’arco della vita.
**DIFFERENZE DI SESSO E GENERE NELLA FORMAZIONE DEI CALCOLI E NEI FATTORI DI RISCHIO**
Studi differenti segnalano una fisiopatologia influenzata dal sesso per quanto riguarda la nefrolitiasi. La composizione chimica dei calcoli varia in funzione del genere e dell’età: le donne, ad esempio, mostrano una maggiore presenza di calcoli composti da struvite e fosfato di calcio. Tali variazioni potrebbero essere correlate a differenze nei parametri urinari legati al sesso. È stato osservato che le donne sane producono urina con livelli più bassi di calcio e ossalato e livelli più alti di citrato rispetto agli uomini, suggerendo una possibile azione protettiva contro la formazione dei calcoli. Durante l’età prepuberale, le concentrazioni di citrato urinario sono simili tra i sessi ma aumentano sensibilmente nelle donne durante la fase post-puberale rispetto agli uomini. Ulteriori fattori che influenzano il volume urinario, la supersaturazione delle urine e la cristallizzazione includono un’interazione complessa tra genetica, esposizioni ambientali e condizioni sistemiche preesistenti. Anche in questo caso, il sesso può modulare l’effetto di numerosi fattori di rischio noti. Ad esempio, le temperature ambientali elevate rappresentano un rischio per entrambi i sessi, ma sembra che le donne godano di una moderata protezione rispetto agli uomini in relazione a questo specifico fattore.
I dati emersi dal National Health and Nutrition Examination Survey (NHANES) sul rapporto tra patologie ossee e nefrolitiasi appaiono contrastanti. Una vasta meta-analisi e una revisione sistematica della letteratura hanno individuato un incremento del rischio complessivo di fratture, con particolare riferimento a fratture localizzate nella testa del femore, nella colonna vertebrale e nell’anca, oltre che un aumento del rischio di osteoporosi nei pazienti affetti da nefrolitiasi. In modo specifico, un ampio studio di coorte condotto attraverso l’Health Improvement Network ha evidenziato un elevato rischio relativo di fratture nelle donne con nefrolitiasi, associato soprattutto all’avanzare dell’età. I meccanismi ipotizzati alla base di questa associazione riguardano principalmente l’omeostasi del calcio, benché il ruolo di fattori dietetici e ambientali, l’intervento ormonale, le citochine e la predisposizione genetica rimangano poco definiti. È significativo osservare come i dati degli studi NHS 1 e NHS 2 abbiano indicato che, in una popolazione femminile più anziana, la supplementazione di calcio era correlata a un aumento del rischio di nefrolitiasi. Tuttavia, nel NHS 2, che ha coinvolto una coorte più giovane della precedente, non è stata riscontrata alcuna associazione tra l’assunzione di calcio e la formazione di calcoli renali. Parallelamente, una meta-analisi basata su otto trial clinici randomizzati e controllati e su due studi di coorte ha indagato il legame tra integrazione di calcio e rischio di nefrolitiasi in pazienti affetti da osteoporosi, senza rilevare un incremento del rischio di formazione di calcoli renali nei soggetti trattati con supplementi di calcio. Sebbene i risultati non siano stati stratificati per genere, gli autori sottolineano che la maggioranza dei partecipanti coinvolti aveva un’età compresa tra 50 e 70 anni e apparteneva al sesso femminile. Tali evidenze sembrano suggerire che la supplementazione di calcio non rappresenti probabilmente un fattore di rischio significativo per la nefrolitiasi in tutte le donne; tuttavia, non si possono escludere specifiche popolazioni più vulnerabili. Sesso e qualità della vita nella nefrolitiasi La valutazione della qualità della vita (QOL) e degli esiti riportati dai pazienti con nefrolitiasi risulta cruciale per comprendere l’impatto globale della malattia sulla quotidianità degli individui colpiti. Le evidenze disponibili indicano che le donne affette da nefrolitiasi manifestano una maggiore compromissione della QOL rispetto agli uomini, soprattutto nei domini relativi alla salute mentale e fisica quando valutati con strumenti specifici per la qualità della salute generale. Con l’introduzione di tre questionari mirati per la nefrolitiasi è ora possibile una misurazione più precisa della QOL specifica per questa patologia. È stato osservato, ad esempio, che le donne presentano punteggi globali inferiori nella coorte di sviluppo per il questionario sui calcoli del Wisconsin (Wisconsin Stone QOL). Tuttavia, tra i pazienti asintomatici non sono emerse differenze significative tra i sessi, suggerendo che il maggiore impatto per le donne si manifesti durante gli episodi acuti legati ai calcoli. Le disparità relative alla qualità della vita e ai sintomi riportati dai pazienti rivestono un’importanza particolare non solo per la valutazione dell’efficacia delle terapie chirurgiche o preventive per i calcoli renali, ma anche per garantire validità e sensibilità degli strumenti diagnostici centrati sul paziente impiegati in futuro. Le evidenze sull’aumentata necessità di ricoveri ospedalieri e sulla riduzione globale della qualità della vita nelle donne con nefrolitiasi suggeriscono una percezione del dolore differenziale tra i sessi. Tuttavia, gli studi sulle differenze relative al dolore non sono conclusivi. Le variazioni nelle risposte al dolore tra uomini e donne non risultano uniformi tra i diversi tipi di stimoli dolorifici; ad esempio, limitate valutazioni relative a dolori viscerali non hanno rilevato differenze evidenti legate al genere. L’aumento delle ospedalizzazioni e il peggioramento della qualità della vita nelle donne affette da nefrolitiasi indicano una possibile esperienza di dolore legata al sesso. Sebbene gli studi sulle differenze di genere nelle risposte al dolore non abbiano fornito risultati conclusivi, emerge che tali differenze non sono uniformi per tutti i tipi di stimoli dolorosi. Le analisi limitate sul dolore viscerale non hanno evidenziato significative variazioni correlate al sesso. Si è ipotizzato che fattori fisiologici e psicosociali possano influenzare le differenze nell’esperienza del dolore tra uomini e donne, ma i dati disponibili non chiariscono appieno l’impatto di nessun fattore specifico. Inoltre, una maggiore incidenza di calcoli associati a infezioni tra le donne potrebbe indicare che la presenza concomitante di infezioni, che spesso richiedono interventi più tempestivi, e/o i sintomi correlati, contribuiscano a un aggravio della malattia. In conclusione, i cambiamenti epidemiologici nella distribuzione demografica della nefrolitiasi potrebbero riflettere una differente patofisiologia della malattia tra i sessi, a cui si aggiunge forse una diversa suscettibilità a fattori esterni. Le donne, inoltre, mostrano tassi più elevati di comorbilità e riportano una qualità della vita peggiore rispetto agli uomini.
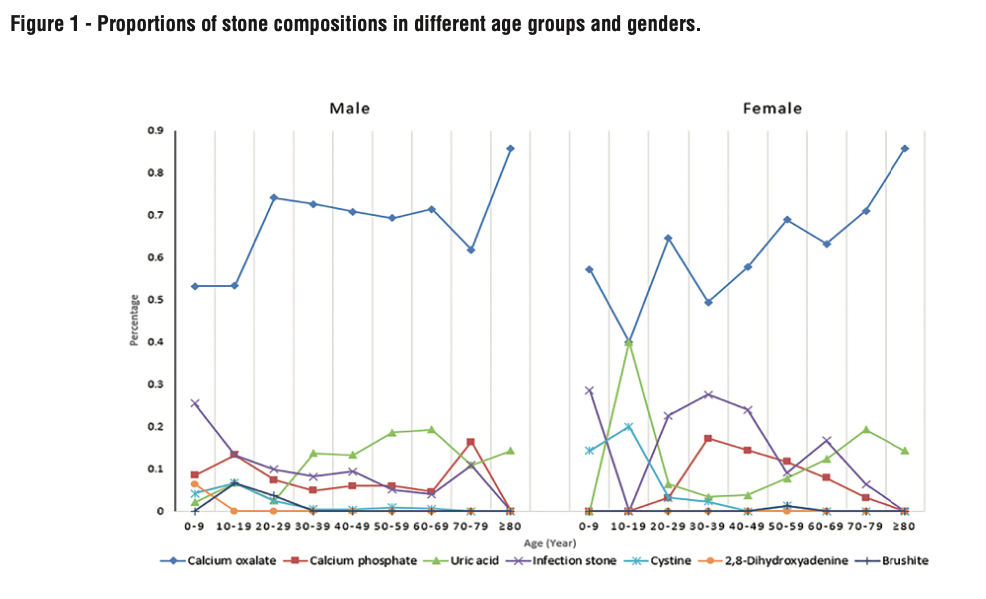
Composizione della litiasi urinaria e sesso
Si è osservato che la composizione dei calcoli urinari variava significativamente tra i sessi. Gli uomini tendevano a sviluppare con maggiore frequenza calcoli di ossalato di calcio (CaOx) e di acido urico rispetto alle donne. Questa distribuzione è stata associata a una dieta caratterizzata da un maggiore consumo di carne animale e proteine, che favorisce la sovrasaturazione di CaOx e acido urico nelle urine maschili. Inoltre, è importante sottolineare che, nella popolazione analizzata, gli uomini mostravano una maggior prevalenza di BMI elevato, iperuricemia e obesità, fattori che potrebbero in parte spiegare questa tendenza. Per quanto riguarda i calcoli infettivi, la loro prevalenza tra le donne era circa doppia rispetto a quella degli uomini (17,22% contro 8,27%). Le donne sono generalmente più predisposte a sviluppare infezioni del tratto urinario (UTI), che possono innalzare il pH urinario e agevolare la proliferazione di batteri ureasi-positivi. Inoltre, le donne più giovani presentano mediamente un pH urinario più alto rispetto ad altre fasce d’età. Questo potrebbe spiegare l’elevata incidenza di calcoli infettivi nella fascia di età tra i 30 e i 49 anni, che diminuisce nei gruppi d’età più avanzati. Il calcio fosfato (CaP), il secondo componente più comune tra i calcoli delle donne, è particolarmente associato a difetti nell’acidificazione renale, disturbi metabolici del calcio o del fosfato e a UTI. La teoria secondo cui i calcoli di CaP si formano prevalentemente in ambienti urinari alcalini supporta l’osservazione di una disparità tra i sessi, dato che le urine femminili tendono ad avere un pH generalmente superiore a quello maschile. Esaminando le differenze nella composizione dei calcoli tra i vari gruppi d’età, è emerso che gli uomini sviluppavano una maggior quantità di calcoli di CaOx rispetto alle donne nella fascia 30-49 anni e di calcoli di acido urico nella fascia 30-59 anni. Di contro, presentavano una minore incidenza di calcoli infettivi tra i 30 e i 59 anni e di calcoli di CaP tra i 30 e i 49 anni. Nonostante il CaOx fosse il componente predominante in entrambi i sessi, con un picco d’incidenza tra i 30 e i 69 anni, sono state rilevate differenze geografiche. In Europa, il picco di formazione del CaOx si verifica tra i 40 e i 50 anni, mentre nell’Africa settentrionale si osserva tra i 16 e i 39 anni. Fattori come l’etnia, le preferenze alimentari e la composizione demografica possono contribuire significativamente a queste variazioni. Un fenomeno interessante è l’aumento dei calcoli di acido urico riportato negli ultimi anni. Wu et al. hanno evidenziato che il numero di calcoli di UA è raddoppiato nel periodo 2008-2012 rispetto al quinquennio precedente (3,83% contro 6,94%). Attualmente, l’acido urico rappresenta circa l’11,8% di tutti i calcoli rilevati. Inoltre, sembra che la prevalenza dei calcoli UA aumenti progressivamente con l’avanzare dell’età sia negli uomini che nelle donne. I calcoli di acido urico (UA) presentano una stretta correlazione con la sindrome metabolica e l’insufficienza renale, condizioni che si manifestano con maggiore frequenza negli individui anziani rispetto a quelli più giovani. L’aumento dell’acidità urinaria riscontrato nei soggetti anziani può determinare danni al tubulo prossimale renale e compromettere il processo di alcalinizzazione tubulare, predisponendo questa popolazione alla formazione di calcoli di UA. Numerosi studi hanno evidenziato che le alterazioni metaboliche che si verificano dopo la menopausa potrebbero influenzare i componenti urinari, incrementando il rischio di litogenesi in questa specifica popolazione. Prochaska et al. hanno identificato un rischio maggiore di calcolosi renale nelle donne in postmenopausa (OR 1,27; IC 95% 1,08-1,46). Parallelamente, Zhao et al. hanno dimostrato che bassi livelli di estrogeni sierici favoriscono la formazione di calcoli urinari in questa categoria, mentre Heller et al. hanno osservato che le donne in postmenopausa sottoposte a terapia estrogenica presentavano un’escrezione urinaria di calcio nelle 24 ore e una saturazione di ossalato di calcio (CaOx) inferiori rispetto alle coetanee non trattate. Nel nostro studio è stata rilevata una crescente prevalenza di calcolosi nelle donne oltre i 50 anni. Inoltre, nelle fasce d’età più avanzate, ossia tra i 70 e gli 80 anni, si osserva una composizione dei calcoli simile a quella degli uomini, supportando ulteriormente l’ipotesi secondo cui la menopausa potrebbe influenzare il processo di formazione dei calcoli. Nonostante questi risultati, non è possibile concludere con certezza se la menopausa costituisca un fattore di rischio indipendente per la litogenesi. Variabili come lo stato mestruale, i livelli sierici di estrogeni, l’analisi metabolica delle urine e i cambiamenti nello stile di vita e nella dieta delle donne anziane rappresentano elementi confondenti che potrebbero contribuire al fenomeno. Il presente lavoro rappresenta uno dei pochi studi dedicati alla valutazione degli effetti congiunti dell’età e del sesso sulla composizione dei calcoli renali. Tuttavia, alcune limitazioni meritano attenzione. In primo luogo, non è stato possibile quantificare l’effettivo numero di pazienti con calcoli asintomatici o di coloro che hanno espulso spontaneamente i calcoli lontano dall’osservazione ospedaliera. Inoltre, il disegno retrospettivo dello studio costituisce un ulteriore limite metodologico. In conclusione, benché età e sesso emergano come caratteristiche epidemiologiche rilevanti nella formazione dei calcoli renali, non vi sono evidenze sufficienti per considerarli fattori funzionali diretti.
Incontinenza Urinaria e sesso
Prevalenza, incidenza e tassi di remissione nelle donne.
Il genere svolge un ruolo significativo nel rischio di incontinenza urinaria (IU) durante l’età adulta, con le donne che hanno il doppio delle probabilità rispetto agli uomini di sviluppare IU nel corso della loro vita. La prevalenza dell’IU tra le donne è molto variabile, oscillando tra valori modesti del 10-14% e cifre decisamente più alte, che raggiungono il 51-58%. Questa variabilità dipende in parte dalle diverse definizioni di IU adottate negli studi. Tassi di prevalenza più alti emergono quando l’IU viene definita come qualsiasi perdita di urina, mentre livelli più bassi si registrano in studi che considerano l’IU solo nei casi in cui la persona percepisce tale condizione come un problema significativo (continuità sociale). Sebbene l’età non sia una causa diretta di IU, rappresenta un importante fattore di rischio, soprattutto nelle donne che manifestano un livello di IU abbastanza grave da risultare problematico. Una revisione sistematica condotta da Hunskaar e colleghi sull’epidemiologia dell’IU ha evidenziato una distribuzione bimodale della prevalenza: un primo picco si verifica intorno alla menopausa, seguito da un aumento graduale con l’avanzare dell’età. Anche il gruppo di Parazzini ha confermato un chiaro incremento della prevalenza dell’IU con l’età e ha identificato potenziali fattori di rischio associati, tra cui lo stato menopausale, l’indice di massa corporea e precedenti interventi di chirurgia ginecologica.
Prevalenza, incidenza e tassi di remissione negli uomini.
La prevalenza complessiva dell’incontinenza urinaria (IU) negli uomini che vivono in comunità oscilla tra il 3% e l’11%. Analogamente a quanto avviene nelle donne, la prevalenza aumenta con l’età; tuttavia, negli uomini questo incremento è più accentuato e non segue la distribuzione bimodale riscontrata nella popolazione femminile. Nei soggetti maschili anziani, i dati sulla prevalenza indicano una variabilità compresa tra il 6% e il 18% durante la sesta e la settima decade di vita, arrivando al 22-28% nell’ottava e nona decade.
La ricerca sull’incidenza dell’IU e sui relativi tassi di remissione negli uomini è limitata. Uno studio condotto da Herzog e collaboratori ha riportato un’incidenza del 9% in un campione di uomini anziani monitorati per un anno. È stato rilevato anche un tasso di remissione del 27%, attribuito al successo dei trattamenti o alla risoluzione delle cause sottostanti dell’IU da urgenza, come infezioni del tratto urinario, infiammazione prostatica o disfunzioni intestinali.
Le differenze tra uomini e donne nell’IU sono significative. Il genere femminile è associato a un rischio notevolmente maggiore di sviluppare IU. Le donne mostrano una prevalenza più elevata di IU da stress o di tipo misto, anche se la proporzione di uomini e donne con IU da puro impulso rimane simile. Tra gli uomini, situazioni come il gocciolamento postminzionale (67% contro il 16% delle donne) e l’enuresi notturna (15% contro 4%) sono più frequenti. Fattori anatomici quali la lunghezza dell’uretra, la presenza della prostata e le differenze nella dimensione e nel volume dei muscoli del pavimento pelvico e della fascia endopelvica contribuiscono a spiegare tali discrepanze.
Per quanto riguarda le donne, molti fattori di rischio per l’IU sono legati alla gravidanza e al parto, come presentazioni podaliche, uso del forcipe, strappi vaginali, episiotomie centrali o somministrazione di ossitocina. Anche condizioni come il prolasso degli organi pelvici, chirurgia ginecologica, menopausa, terapia estrogenica e obesità giocano un ruolo importante. Negli uomini, invece, la prostata sembra avere un effetto protettivo sulla continenza. Uno studio condotto da Umlauf e Sherman su 1.490 uomini anziani ha evidenziato che una prostata intatta, nonostante eventuali precedenti problematiche prostatiche, era associata a un migliore controllo urinario. Al contrario, una storia di prostatectomia transuretrale era correlata a un aumento del rischio di IU. L’incontinenza, in particolare quella da stress, tende a peggiorare significativamente dopo una prostatectomia radicale, raggiungendo l’apice subito dopo la rimozione del catetere postoperatorio e stabilizzandosi tra il primo e il secondo anno successivo all’intervento.
Le differenze di genere influenzano anche gli aspetti psicosociali associati all’IU. Sebbene uomini e donne adottino strategie simili per gestire tale condizione, sono emerse alcune variazioni specifiche legate al genere. In uno studio su 787 anziani con IU, Johnson e colleghi hanno scoperto che oltre il 25% degli intervistati praticava regolarmente strategie di self-care per limitare le perdite urinarie e i sintomi correlati. Le donne erano più inclini rispetto agli uomini a utilizzare costantemente dispositivi di contenimento ed esercizi per il rafforzamento del pavimento pelvico. Tale predisposizione potrebbe essere spiegata dal fatto che queste pratiche rappresentano un’estensione delle tecniche già impiegate dalle donne per la gestione del flusso mestruale e per la riabilitazione dei muscoli pelvici dopo travaglio e parto. La prevalenza dell’incontinenza urinaria da sforzo (IUS) raggiunge il suo picco alla fine della gravidanza, diminuisce dopo il parto ed è meno frequente nei casi di cesareo. Inoltre, l’incidenza di IUS aumenta con l’età, raggiungendo il valore massimo attorno ai 50 anni. Oltre questa soglia, le percentuali sono simili tra donne che hanno avuto solo parti cesarei e quelle che hanno partorito per via vaginale. Tali osservazioni epidemiologiche suggeriscono l’intervento di molteplici meccanismi fisiopatologici, come la maggiore mobilità uretrale durante la gravidanza. Resta da chiarire se questa mobilità accresciuta rappresenti un fattore di rischio per la comparsa di IUS durante la gestazione. È stata, tuttavia, individuata una connessione tra mobilità uretrale prenatale aumentata e IUS postnatale; inoltre, le donne incinte con elevata mobilità uretrale sembrano avere maggiori probabilità di partorire vaginalmente. Tale condizione potrebbe derivare dai cambiamenti fisiologici, metabolici o ormonali indotti dalla gravidanza, tra cui il coinvolgimento degli ormoni estrogeni e relaxina nel metabolismo del collagene. Nelle donne in postmenopausa, per esempio, la terapia estrogenica si associa spesso a un rischio maggiore di IUS. Allo stesso modo, alterazioni del metabolismo dei carboidrati tipiche della gravidanza possono incrementare il rischio di incontinenza urinaria, specie in presenza di diabete. Tuttavia, gli studi su queste correlazioni rimangono limitati. Non è stata stabilita una correlazione tra variazioni nella pressione di chiusura uretrale e i cambiamenti ormonali tipici della gravidanza. È noto però che tale pressione e il volume dello sfintere uretrale subiscono una diminuzione dopo il parto. Le primipare incontinenti mostrano una pressione più bassa rispetto alle donne continenti, così come l’elettromiografia uretrale appare alterata nelle prime in caso di stress. Tuttavia, il meccanismo fisiopatologico alla base di questa disfunzione dello sfintere non è completamente compreso e potrebbe essere legato agli eventi della gravidanza stessa. Il parto vaginale può influire negativamente sulla funzione del pavimento pelvico a causa di lesioni muscolari quali avulsione, ampliamento dello iato dell’elevatore, riduzione dei riflessi muscolari in risposta alla tosse o aumento della mobilità uretrale sotto sforzo. Sebbene il collegamento tra queste alterazioni e la comparsa di IUS postnatale non sia ancora chiaro, alcune lesioni sono potenzialmente reversibili mentre altre no. Per esempio, misurazioni effettuate sei mesi dopo il parto indicano che la mobilità del collo vescicale e lo iato dell’elevatore ritornano spesso ai livelli osservati in fase prenatale. Shek e Dietz hanno documentato un parziale recupero delle avulsioni postpartum del muscolo elevatore dell’ano in due casi su dodici. La remissione dell’IUS dopo il parto può essere attribuibile a un processo di guarigione parziale o alla compensazione funzionale del sistema continenza, che talvolta permette il ripristino della normale continenza nonostante lesioni persistenti. Tale compensazione sembra coinvolgere principalmente i muscoli del pavimento pelvico capaci di supportare l’uretra; questo miglioramento può essere ulteriormente incentivato attraverso un adeguato allenamento muscolare. Tuttavia, con il passare degli anni e l’invecchiamento dei tessuti, la funzione muscolare tende a indebolirsi, favorendo una ricomparsa dell’IUS. Se il trauma ostetrico fosse l’unico responsabile dell’IUS postnatale, sarebbe logico osservare un effetto protettivo permanente legato al parto cesareo. Tuttavia, le evidenze suggeriscono che l’incidenza dell’IUS nelle donne con parto vaginale o cesareo diventa progressivamente simile con l’età, mentre altri fattori come il numero complessivo di gravidanze sembrano giocare un ruolo più determinante. Secondo l’ipotesi del trauma reversibile, la remissione postnatale dell’incontinenza urinaria da sforzo (SUI) può essere spiegata dalla risoluzione dei cambiamenti ormonali e metabolici associati alla gravidanza, nonché dalla guarigione spontanea delle lesioni traumatiche derivanti dal parto vaginale. Per quanto concerne il rischio di ricaduta associato all’invecchiamento, quest’ultimo sarebbe determinato dal naturale deterioramento dei tessuti, aggravato da una maggiore esposizione a gravidanze multiple. Se tale ipotesi di reversibilità fosse confermata, l’effetto protettivo attribuito al parto cesareo diminuirebbe nel tempo, con la conseguenza che la SUI in età avanzata risulterebbe più strettamente correlata al numero delle gravidanze piuttosto che alla modalità del parto. Conclusioni Nel corso delle diverse fasi della vita di una donna, è possibile identificare almeno cinque fattori eziologici primari per spiegare l’insorgenza dell’incontinenza urinaria da sforzo (IUS): predisposizioni congenite, obesità, processi d’invecchiamento, gravidanza e parto vaginale. Questi fattori influenzano differenti componenti dell’apparato sfinterico uretrale in maniera diversificata. Alcuni fattori, come l’invecchiamento, agiscono progressivamente nel tempo; altri, come la gravidanza, hanno un carattere transitorio e circoscritto; altri ancora, come l’obesità, risultano potenzialmente reversibili. Per questa ragione, i fattori di rischio per l’IUS risultano rilevanti in specifiche fasi della vita e meno influenti in altre. Al momento, la scarsità di studi longitudinali rende ancora impossibile delineare un quadro completo della storia naturale dell’IUS nelle donne o distinguere accuratamente il contributo etiologico dell’età rispetto a quello della gravidanza o del tipo di parto. Tuttavia, gli studi finora condotti evidenziano che il parto è frequentemente seguito da una remissione dell’IUS e che gli indicatori relativi alla funzione del pavimento pelvico tendono a migliorare dopo il periodo post-parto. Per quanto riguarda il parto cesareo, è stato dimostrato un minor grado di SUI nel postpartum e un ricorso meno frequente a interventi chirurgici per IUS nel lungo termine. Tuttavia, non è ancora possibile stabilire una relazione causale definitiva. Ciò deriva dal fatto che le donne sottoposte a parto cesareo differiscono da quelle che partoriscono per via vaginale in alcune caratteristiche prenatali strettamente connesse al rischio di sviluppare incontinenza urinaria.
**Incontinenza urinaria maschile**
L’epidemiologia dell’incontinenza urinaria negli uomini è un ambito di ricerca ancora relativamente poco esplorato, poiché la maggior parte degli studi esistenti si concentra sulla popolazione femminile. È tuttavia ampiamente accettato che l’incontinenza urinaria sia rara nei maschi sani e diventi progressivamente più comune con l’avanzare dell’età. Tale condizione assume particolare rilevanza clinica nei pazienti affetti da carcinoma prostatico, poiché l’incontinenza urinaria e la disfunzione erettile rappresentano gli effetti collaterali più frequenti e debilitanti dei trattamenti curativi. In tale contesto, diversi studi hanno sottolineato come l’incontinenza urinaria eserciti un impatto più significativo e negativo sulla qualità della vita rispetto alla disfunzione erettile, influenzando in modo cruciale la soddisfazione generale del paziente dopo le terapie. Inoltre, l’insorgenza di incontinenza urinaria può derivare sia dalla progressione del tumore stesso sia dalle terapie palliative volte a gestire i sintomi piuttosto che a eradicare la malattia. Nei pazienti con carcinoma prostatico localizzato, le principali opzioni terapeutiche includono la prostatectomia radicale, la radioterapia a fasci esterni (EBRT) e la brachiterapia interstiziale. Recentemente, terapie alternative come la crioterapia e l’ecografia focalizzata ad alta intensità (HIFU) sono emerse come trattamenti promettenti per i casi clinicamente localizzati. La prostatectomia radicale e la radioterapia, spesso associata all’ormonoterapia, rappresentano due approcci terapeutici per il trattamento del carcinoma prostatico localizzato. La valutazione delle complicanze legate a ciascuna opzione terapeutica riveste un ruolo cruciale per consentire ai pazienti di prendere decisioni consapevoli. In particolare, i dati sulla prevalenza e l’incidenza dell’incontinenza urinaria dopo il trattamento del carcinoma prostatico mostrano notevoli variazioni nella letteratura scientifica, principalmente a causa delle differenze nelle definizioni di incontinenza, nei metodi di misurazione e nella durata del follow-up. L’incontinenza urinaria conseguente alla prostatectomia radicale è attribuibile, nella maggior parte dei pazienti, a lesioni subite durante l’intervento chirurgico che coinvolgono le fibre muscolari striate dello sfintere urinario e la loro innervazione. Studi urodinamici confermano che l’incontinenza urinaria da stress è il principale disturbo riscontrato, con un deficit intrinseco dello sfintere urinario osservato nel 95% dei casi. La prevalenza dell’incontinenza varia in base al tempo trascorso dall’intervento: i dati riportati spaziano dal 4% all’87% dei pazienti un mese dopo la chirurgia. Tuttavia, tendenzialmente si riscontra un miglioramento progressivo nel tempo, con la maggior parte dei pazienti che recupera la continenza entro il primo anno post-operatorio. In alcuni casi (circa il 6,8%), il recupero può prolungarsi fino a 24 mesi. Tra i fattori di rischio per l’incontinenza urinaria post-prostatectomia spicca l’età del paziente: gli uomini di 70 anni o più presentano una probabilità maggiore di sviluppare questa complicanza. Anche la tecnica chirurgica ha un peso significativo: l’approccio nerve-sparing unilaterale o bilaterale è associato a un miglior recupero della continenza. Invece, non si rilevano differenze significative nei tassi di incontinenza quando si confrontano gli approcci retropubico e perineale. Per affrontare l’incontinenza post-prostatectomia si adottano inizialmente trattamenti conservativi, volti a favorire il recupero della funzionalità vescicale e del pavimento pelvico. Questi includono esercizi specifici per i muscoli pelvici, cambiamenti nello stile di vita, terapie farmacologiche e interventi comportamentali. Nei casi più complessi, sono disponibili soluzioni chirurgiche volte a ridurre la morbilità associata all’incontinenza e migliorare la qualità della vita dei pazienti. Tra queste figurano agenti volumizzanti iniettati endouretralmente, impianti di sling bulbouretrali o perineali, dispositivi regolabili per il trattamento dell’incontinenza e lo sfintere uretrale artificiale, considerato il gold standard per i casi gravi. Nonostante presenti buoni risultati a breve termine, lo sfintere artificiale è associato a un elevato tasso di complicanze a lungo termine e richiede revisioni frequenti. Considerando l’evoluzione naturale dell’incontinenza urinaria post-prostatectomia, a meno che non risulti particolarmente severa, un approccio conservativo è generalmente consigliato, rassicurando il paziente riguardo alle probabilità di miglioramento nel tempo. Si suggerisce di rivalutare i risultati relativi alla continenza entro due anni e di riservare opzioni di trattamento invasivo ai casi di incontinenza moderata che si mantengono persistenti. I tassi di incontinenza urinaria riportati in letteratura dopo trattamenti di radioterapia definitiva mostrano una certa variabilità. Tuttavia, emerge una tendenza generale secondo cui la radioterapia è associata a una minore incidenza di incontinenza rispetto alla prostatectomia radicale. I dati a cinque anni del Prostate Cancer Outcomes Study indicano un tasso di incontinenza del 14-16% per i pazienti sottoposti a prostatectomia radicale, contro il 4% riscontrato nei pazienti trattati con EBRT. Uno studio condotto da Lee et al. su 758 uomini trattati con EBRT ha riportato un’incidenza attuariale di incontinenza dell’1,3% a cinque anni, un dato inferiore rispetto ai migliori risultati osservati nei pazienti sottoposti a chirurgia. Studi comparativi tra brachiterapia e chirurgia mostrano una simile tendenza favorevole alla radioterapia. Nell’analisi della funzionalità urinaria successiva al trattamento per il carcinoma prostatico localizzato, l’attenzione della maggior parte degli studi si concentra sull’incontinenza urinaria. Sintomi irritativi e ostruzioni del deflusso vescicale tendono a manifestarsi dopo EBRT e, in misura maggiore, dopo brachiterapia, ma sono meno comuni nei casi di prostatectomia radicale. Questo elemento potrebbe spiegare perché, nonostante l’inferiore incidenza di incontinenza urinaria osservata con la radioterapia, gli studi non abbiano rilevato differenze significative nei disturbi urinari tra prostatectomia radicale e radioterapia. L’incontinenza urinaria può insorgere anche come conseguenza della progressione tumorale nei pazienti sotto sorveglianza attiva o a causa del coinvolgimento del collo vescicale e dello sfintere in stadi avanzati della malattia. Chi opta per un trattamento ritardato dovrebbe essere informato riguardo al rischio di sviluppare incontinenza, oltre ai naturali cambiamenti associati all’invecchiamento, per poter prendere decisioni consapevoli sulla gestione della condizione. L’interpretazione dei dati relativi all’incontinenza urinaria è complicata dalla mancanza di uniformità nella definizione del problema, dalle differenze nei metodi di valutazione e dalla variabilità nella durata dei follow-up. Per questo motivo si discute della necessità di standardizzare la definizione di incontinenza, poiché dati precisi e coerenti sono fondamentali per supportare i pazienti nel prendere decisioni informate in una fase delicata del loro percorso clinico.
Sesso ed infezioni del basso tratto urinario
Negli Stati Uniti, si stima che ogni anno si verifichino circa 7 milioni di episodi di cistite acuta. Vari fattori possono aumentare il rischio di infezioni del tratto urinario, tra cui rapporti sessuali recenti, uso di diaframma con spermicida e ritardo nella minzione postcoitale. Alcuni studi prospettici hanno analizzato la relazione tra rapporti sessuali e batteriuria. Nicolle et al. hanno osservato che il 79% dei casi di batteriuria (15 episodi su 19) si è sviluppato entro 24 ore dal rapporto sessuale. Tuttavia, Kunin et al. non hanno riscontrato una correlazione tra frequenza del coito e batteriuria. D’altra parte, studi caso-controllo hanno evidenziato un legame tra la frequenza dei rapporti sessuali e il rischio di infezione del tratto urinario. L’uso del diaframma con spermicida è associato a un rischio maggiore di infezione, come dimostrato da diversi studi retrospettivi caso-controllo. Questo incremento di rischio potrebbe essere legato alla capacità degli spermicidi di alterare l’ambiente vaginale, favorendo la colonizzazione da parte di uropatogeni e predisponendo le donne alle infezioni. La relazione tra l’uso del cappuccio cervicale e le infezioni urinarie è stata anch’essa esaminata. I dati indicano un rischio più basso rispetto al diaframma, probabilmente perché il cappuccio utilizza minori quantità di spermicida, che resta meglio contenuto, limitando così le alterazioni della flora vaginale. Alcune donne sembrano presentare una predisposizione biologica alle infezioni urinarie a causa di una ridotta risposta immunitaria agli antigeni di Escherichia coli. Tuttavia, i dati suggeriscono che questo non rappresenti un fattore di rischio indipendente. Altri elementi, come anomalie persistenti nella microflora vaginale – derivanti da terapie antimicrobiche precedenti o infezioni pregresse – o fattori comportamentali, potrebbero contribuire a questa vulnerabilità. Le infezioni del tratto urinario possono interessare uomini e donne di tutte le età, anche se l’incidenza è significativamente più alta tra le donne, in gran parte a causa dell’anatomia femminile. Nella pratica clinica, la disuria riferita dalle pazienti è spesso indicativa di un’infezione urinaria, benché possano esserci anche altre cause, come la sindrome della vescica iperattiva o la cistite interstiziale. Nelle donne sane, una carenza di Lactobacillus è associata a un aumento della colonizzazione da parte di uropatogeni come E. coli, Klebsiella pneumoniae e Pseudomonas aeruginosa, che sono frequentemente responsabili delle infezioni urinarie ricorrenti. Il ruolo protettivo del microbioma è ulteriormente confermato dal fatto che le donne con vaginosi batterica, causata da una crescita eccessiva di Gardnerella vaginalis, presentano un rischio significativamente più elevato di infezioni urinarie ricorrenti rispetto a quelle con un microbioma vaginale equilibrato e dominato da specie di Lactobacillus. Le differenze anatomica ed omonali si riflettono a tal punto sulla predisposizione che le donne hanno alla presenza di batteri a livello a urinario che, in caso di batteriuria asintomatica, le indicazioni delle linee guida suggeriscono di non trattare mediante antibioticoterapia. Particolare attenzione viene posta anche alle donne nel post-menpausa, in virtù della predisposizione associata ai cambiamenti ormonali associati.
GENDER e radicalità nella chirurgia pelvica oncologica
Carcinoma uroteliale vescicale
La cistectomia radicale rappresenta il trattamento standard per i pazienti affetti da carcinoma della vescica muscolo-invasivo (MIBC) o da carcinoma della vescica non muscolo-invasivo ad alto rischio di progressione, nonché in caso di fallimento della terapia intravescicale. Questa procedura include routinariamente la rimozione degli organi vicini che potrebbero essere infiltrati dal tumore; tali organi variano inevitabilmente tra uomini e donne a causa delle sostanziali differenze anatomiche pelviche legate al sesso. ### Cisto-prostato-vescicolectomia nell’uomo Negli uomini, la cistectomia radicale (RC) standard prevede l’asportazione della vescica, della prostata, delle vescicole seminali, degli ureteri distali e dei linfonodi regionali. Una revisione sistematica e una meta-analisi su un totale di 13.140 pazienti hanno evidenziato un’incidenza di tumore prostatico incidentale pari al 24%. Tale neoplasia era associata a un’età avanzata e a una ridotta sopravvivenza globale (OS) a 5 anni. Tuttavia, la diminuzione della sopravvivenza potrebbe essere giustificata dall’età più elevata dei pazienti affetti da carcinoma prostatico incidentale. Questa tecnica è correlata a una significativa morbilità postoperatoria e a un’elevata incidenza di disfunzione erettile, il che può influire negativamente sulla qualità della vita, in particolare nei pazienti più giovani. A tal proposito, sono stati sviluppati approcci chirurgici finalizzati alla conservazione della funzione sessuale per mitigare tali effetti avversi. Sono state delineate quattro principali tecniche di preservazione sessuale:
1. Cistectomia con preservazione della prostata: parte o l’intera prostata viene risparmiata insieme alle vescicole seminali, ai vasi deferenti e ai fasci neurovascolari.
2. Cistectomia con risparmio della capsula: viene conservata la capsula o la porzione periferica della prostata, mentre l’adenoma (inclusa l’uretra prostatica) viene asportato tramite resezione transuretrale (TURP) o en bloc con la vescica. Anche vescicole seminali, vasi deferenti e fasci neurovascolari sono preservati.
3. Cistectomia con risparmio delle vescicole seminali: vescicole seminali, vasi deferenti e fasci neurovascolari vengono salvaguardati.
4. Cistectomia nervo-sparante: i fasci neurovascolari sono l’unico tessuto a essere preservato. Un approccio neuroanatomico alla cistoprostatectomia radicale con preservazione della funzione sessuale è stato descritto per la prima volta da Schlegel e Walsh nel 1987. I due studiosi ipotizzarono che la principale causa della disfunzione erettile postoperatoria risiedesse nella lesione del plesso nervoso pelvico, proponendo quindi una modifica alla tecnica chirurgica standard volta a preservare i nervi cavernosi. Da allora sono state introdotte diverse varianti tecniche con l’obiettivo di migliorare sia lo svuotamento urinario sia la funzione sessuale nei pazienti sottoposti a cistectomia radicale per carcinoma della vescica (BC).
Una revisione sistematica ha cercato di valutare l’efficacia delle tecniche di cistectomia con preservazione prostatica, capsulare o nervosa in termini di funzione sessuale, esiti oncologici e continenza urinaria rispetto alla cistectomia radicale standard negli uomini affetti da BC. Queste procedure sembrano associarsi a risultati migliori nella sfera sessuale senza compromettere il controllo oncologico. Tuttavia, la qualità delle prove disponibili è stata classificata come da bassa a moderata, lasciando irrisolti numerosi interrogativi. Pertanto, fino a quando non saranno disponibili evidenze di qualità superiore, si ritiene prudente limitare l’impiego della cistectomia con risparmio prostatica, capsulare o nervosa a pazienti maschi accuratamente selezionati, che aspirano a preservare la funzione sessuale e presentano malattia confinata all’organo con assenza di tumore a carico del collo della vescica, della prostata o dell’uretra prostatica. Tali pazienti dovrebbero essere attentamente informati riguardo alle molte incertezze prevalenti che circondano la procedura, nonché attentamente seguiti e monitorati.

Exenteratio pelvica nella donna
La cistectomia radicale tradizionale nelle donne comporta la rimozione in blocco della vescica, dell’uretra, dell’utero e di una sezione della parete vaginale anteriore. Sebbene siano stati sviluppati approcci chirurgici capaci di preservare la funzionalità degli organi coinvolti, garantendo al contempo margini oncologicamente sicuri, la rimozione abituale degli organi riproduttivi femminili nell’ambito dell’intervento rimane largamente diffusa. Esiste un evidente divario di genere nella valutazione degli esiti sulla qualità della vita post-operatoria in ambito urologico. Mentre l’impatto della prostatectomia sulla salute sessuale maschile riceve una considerevole attenzione sia prima che dopo l’intervento, la funzione sessuale delle donne sottoposte a cistectomia radicale è stata storicamente trascurata. Questo intervento, che include la rimozione di organi come la vescica, l’utero, le ovaie e parte della parete vaginale anteriore, provoca inevitabilmente conseguenze rilevanti. Ad esempio, la rimozione parziale della vagina riduce significativamente la lunghezza vaginale post-operatoria e il supporto strutturale vaginale, incrementando il rischio di prolasso degli organi pelvici. A ciò si aggiungono ulteriori fattori come la cessazione della produzione di estrogeni, il ridimensionamento della cavità vaginale, il prolasso del moncone vaginale e le complicanze correlate alla deviazione urinaria, che insieme contribuiscono agli elevati tassi di disfunzioni sessuali post-intervento. Vi è pertanto una necessità critica di sensibilizzare il personale medico riguardo alle ripercussioni negative che questa procedura può avere sulla qualità della vita delle pazienti. La cistectomia radicale con conservazione degli organi riproduttivi (ROPRC) rappresenta un’opzione chirurgica promettente, mostrando una sicurezza perioperatoria accettabile e contribuendo positivamente non solo alla salute psicologica e sessuale delle pazienti, ma anche alla preservazione di una potenziale fertilità. Tuttavia, l’applicazione di questo approccio deve essere valutata attentamente alla luce del possibile impatto sugli esiti oncologici. Sebbene la cistectomia radicale tradizionale (RC) rappresenti una scelta valida per trattare tumori avanzati della vescica o patologie genitali non diagnosticate, essa comporta inevitabilmente un significativo compromesso in termini di funzionalità riproduttiva e sessuale. È importante notare che il carcinoma alla vescica colpisce maggiormente pazienti in età avanzata spesso affetti da comorbilità significative, un aspetto che aumenta il rischio complessivo di morbilità e mortalità. In questo contesto, la variante di cistectomia con preservazione degli organi riproduttivi può ridurre il rischio chirurgico grazie a una minore estensione dell’escissione e a tempi operatori più contenuti. Uno studio di coorte basato su propensity score matching ha rilevato che il gruppo ROPRC presentava un’incidenza inferiore di complicanze sia a breve che a lungo termine rispetto al gruppo RC. Le pazienti del gruppo ROPRC hanno inoltre beneficiato di tempi operatori più brevi, una perdita ematica stimata inferiore e un recupero intestinale più rapido. Per quanto riguarda gli esiti oncologici a lungo termine, inclusi la sopravvivenza libera da recidiva (RFS), la sopravvivenza globale (OS) e la sopravvivenza specifica per tumore (CSS), i risultati erano comparabili tra i due gruppi. L’analisi di regressione logistica multivariata ha identificato il tipo di approccio chirurgico (RC vs. ROPRC) come un fattore predittivo significativo e indipendente per diverse variabili operative, quali le complicanze a breve termine, la durata dell’intervento, la quantità di sanguinamento intraoperatorio e i tempi di recupero intestinale. È interessante osservare come sia stata riscontrata una differenza statisticamente significativa tra i due gruppi relativamente alle complicanze del Clavien I a breve e lungo termine. Tuttavia, l’incidenza delle complicanze di grado Clavien II-V è rimasta simile nei due gruppi. Inoltre, i pazienti sottoposti a tecnica ROPRC hanno evidenziato un recupero intestinale più rapido, uno dei principali motivi per cui tutte le procedure sono state eseguite per via extraperitoneale, minimizzando così l’impatto sugli organi della cavità addominale. Alcuni studi retrospettivi hanno confermato che i risultati oncologici del ROPRC sono sicuri e comparabili a quelli della cistectomia radicale (RC) tradizionale in pazienti selezionati. Ciò è legato alla bassissima incidenza di concomitanti neoplasie ginecologiche o di infiltrazione cancerosa della vescica verso gli organi riproduttivi [17-19]. Djaladat et al. hanno riportato che la parete vaginale è l’organo riproduttivo più spesso interessato, con un’incidenza del 5%. In questo studio specifico, i tassi di infiltrazione tumorale della parete vaginale sono stati solo dell’8,9% nel gruppo ROPRC e del 6,7% nel gruppo RC. Nessun coinvolgimento è stato invece evidenziato a carico di utero, ovaie e Tube di Falloppio in entrambi i gruppi, né sono state rilevate neoplasie riproduttive concomitanti nel gruppo RC. Per quanto riguarda le pazienti con infiltrazione vaginale nel gruppo ROPRC, è stata asportata soltanto una porzione della parete anteriore della vagina contestualmente al pezzo chirurgico principale. Durante l’intervento, sono stati analizzati i margini dell’uretra, degli ureteri e della parete vaginale tramite esami patologici intraoperatori per garantire una resezione chirurgica adeguata. Di conseguenza, non sono state osservate recidive del tumore negli organi riproduttivi dopo lunghi periodi di follow-up in nessuno dei due gruppi. Il tasso di sopravvivenza libera da recidiva a cinque anni è risultato del 67,1% per il gruppo ROPRC e del 71,4% per il gruppo RC. Inoltre, nel presente studio non sono state identificate recidive locali nella cavità pelvica che coinvolgessero l’apparato riproduttivo nel gruppo ROPRC. Una revisione sistematica condotta da Veskimae et al. ha mostrato che la sopravvivenza globale (OS) variava tra il 65% e il 100%, e la sopravvivenza specifica per il cancro (CSS) tra il 70% e il 100% a cinque anni dall’intervento, con un follow-up medio compreso tra 12 e 132 mesi. Nel presente studio, la OS a cinque anni è stata del 41,6% nel gruppo ROPRC e del 49,8% nel gruppo RC, mentre la CSS è stata rispettivamente del 72,9% e del 61,4%. Questi valori potrebbero essere correlati all’età più avanzata dei pazienti e allo stadio tumorale maggiormente avanzato rispetto agli studi precedenti. Nonostante ciò, i due gruppi hanno mostrato risultati di sopravvivenza equivalenti. La recidiva uretrale nelle donne dopo cistectomia radicale rimane rara, con un’incidenza generalmente inferiore all’1%. Un ulteriore vantaggio del ROPRC riguarda le pazienti più giovani che desiderano preservare la funzione sessuale e la potenziale fertilità. Questa tecnica ha dimostrato anche significativi benefici psicologici. Infatti, il 50% delle donne in postmenopausa è ancora sessualmente attivo. Il ROPRC offre inoltre miglioramenti nella funzionalità minzionale e riduce il rischio di prolasso della neovescica e di formazione di fistole neovescico-vaginali nei pazienti sottoposti a cistectomia radicale con successiva ricostruzione della vescica ortotopica.

Questione di genere nella ricerca scientifica
La sottorappresentazione delle donne all’interno degli studi clinici costituisce una problematica storicamente radicata nella ricerca medica. Fino al 1993, l’esclusione femminile dalla sperimentazione farmacologica veniva giustificata dalla necessità di “protezione”, in particolare per prevenire rischi associati a possibili gravidanze e a effetti teratogeni che potessero compromettere la salute del feto. Tuttavia, ancora oggi persiste una distribuzione non equilibrata nell’arruolamento di donne, uomini e individui transgender negli studi clinici sperimentali, principalmente a causa dell’aumento della complessità e dei costi associati a tale inclusività. Risulterebbe indispensabile definire sottogruppi specifici della popolazione femminile (come donne in età fertile, in gravidanza o in menopausa), da analizzare con approcci mirati. La mancanza di una rappresentazione bilanciata si traduce in un’inequità sistematica nell’assistenza sanitaria. Questa disparità di genere genera implicazioni significative che possono influenzare i risultati delle ricerche e limitare la generalizzabilità delle conclusioni in diversi modi:
1. Differenze biologiche legate al sesso: Esistono variazioni significative nelle risposte di uomini e donne ai trattamenti, ai farmaci e alle patologie, derivanti da fattori quali le oscillazioni ormonali, le peculiarità genetiche e altre caratteristiche biologiche. Una composizione di studi clinici dominata prevalentemente da un sesso rischia di produrre risultati poco rappresentativi per l’altro, con il potenziale avvio di raccomandazioni terapeutiche subottimali o addirittura dannose.
2. Carenza di dati specifici per genere: L’inclusione non equilibrata nelle popolazioni studiate riduce la disponibilità di conoscenze relative alle differenze di genere, ostacolando il progresso scientifico. Questo deficit informativo limita la possibilità di personalizzare i farmaci e i trattamenti in base alle esigenze individuali, causando la perdita di opportunità per un’assistenza sanitaria mirata.
3. Generalizzabilità compromessa: I risultati degli studi clinici sono essenziali per la formulazione di linee guida e raccomandazioni terapeutiche rivolte alla popolazione generale. Quando le donne rappresentano una quota minoritaria delle popolazioni studiate, la validità dei risultati per l’intera popolazione è compromessa. Di conseguenza, le donne potrebbero trovarsi a ricevere interventi terapeutici meno efficaci o meno sicuri, basati su dati insufficientemente rappresentativi.
4. Diagnosi e trattamenti ritardati o errati: L’assenza di rappresentazioni adeguate delle esperienze femminili nell’ambito degli studi clinici può tradursi in diagnosi non accurate e interventi tardivi per le pazienti di sesso femminile. Gli operatori sanitari, privati di informazioni robuste su patologie e trattamenti specifici per le donne, potrebbero involontariamente perpetuare errori diagnostici o ritardi terapeutici.
5. Aspetti etici: La sotto-inclusione femminile nei trial clinici solleva questioni etiche rilevanti, fra cui il rischio di privare le donne dell’accesso a terapie emergenti potenzialmente salvavita e della possibilità di contribuire a studi la cui validità potrebbe promuovere benefici per la loro salute. Negli ultimi decenni sono stati adottati interventi normativi e linee guida per migliorare l’equilibrio di genere nella ricerca clinica. Negli Stati Uniti, ad esempio, la Food and Drug Administration (FDA) ha emanato direttive che incoraggiano una maggiore inclusione di entrambi i sessi negli studi clinici e offrono raccomandazioni relative alle questioni specifiche legate al genere. Sebbene si siano registrati progressi significativi nella sensibilizzazione riguardo all’importanza della diversità di genere, persiste una necessità urgente di iniziative continue che garantiscano studi clinici autenticamente rappresentativi delle popolazioni destinatari degli interventi. Non si tratta solamente di aumentare il numero di donne arruolate nella sperimentazione clinica, ma anche di assicurarsi che i risultati siano analizzati e riportati in modo disaggregato per sesso, così da evidenziare differenze nell’efficacia e nella sicurezza dei trattamenti. Tali azioni contribuiscono a rendere i risultati della ricerca maggiormente rilevanti e applicabili a tutti gli individui, indipendentemente dal loro genere biologico o identità di genere.
